Physiologie de la reproduction chez l’humain
Partie bibliographique
Chapitre I Physiologie et physiopathologie de la reproduction chez l’humain
I- Physiologie de la reproduction chez l’humain
I-1 Rappel anatomique
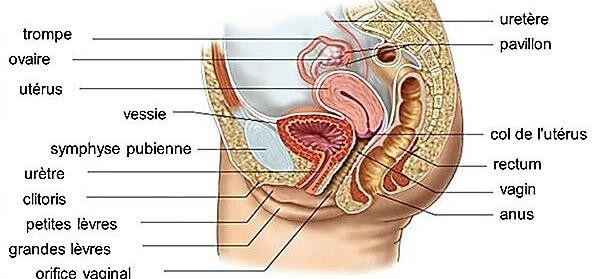
L’utérus est un organe musculeux creux médian, impair et contractile en forme de poire inversée qui se situe dans la région hypogastrique faisant partie du système de reproduction féminin.
Chez une femme adulte nullipare, sa taille moyenne est de 7,5cm de long pour 5cm de large, et 2,5cm d’épaisseur, il est plus gros après une grossesse, et s’atrophie après la ménopause.
Il est situé entre la vessie et le rectum dans un plan antéro-postérieur et entre le plancher pelvien qui le soutient et l’intestin, le cæcum, le colon sigmoïde, dans un plan vertical, suspendu par son système ligamentaire. Il est séparé en 3 parties:
- Le fundus de l’utérus : la partie supérieure en forme de dôme.
- Le corps de l’utérus : partie centrale longitudinale.
- Le col de l’utérus : partie inférieur qui débouche sur le vagin, et est extra-péritonéale.
L’isthme est une région transitoire entre le corps et le col de l’utérus.
De part et d’autres de l’utérus, on trouve les trompes de Fallope qui mènent aux ovaires d’environ 10 cm de long, orienté postéro latéralement (figure 01) (Boury-Heyler et al., 1981 ; Gerard et al., 2007).
L’utérus a pour origine la fusion de la portion caudale des 2 canaux de Müller qui s’effectue lors de la 7ème semaine de gestation. Ces canaux sont aussi à l’origine des trompes utérines, du col de l’utérus et du tiers supérieur du vagin.
Concernant l’appareil ligamentaire de l’utérus, vers le 3ème mois, le ligament inguinal va se différencier en ligament rond en dessous de son croisement avec la corne utérine tandis qu’au-dessus, il se différencie en ligament propre de l’ovaire (Julien Devaud,2008).
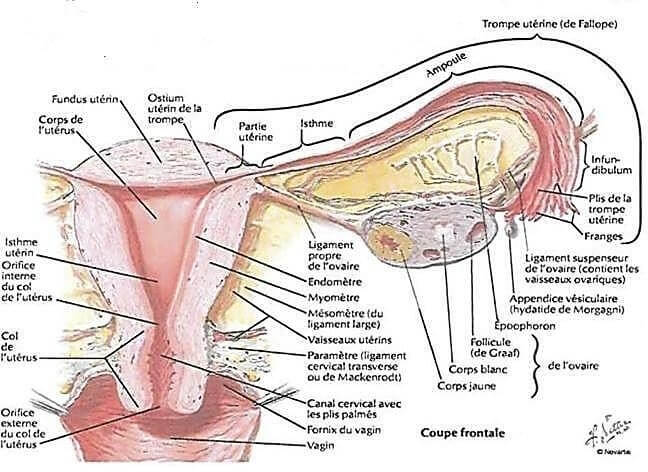
L’utérus est constitué d’une paroi utérine, épaisse et résistante comporte trois tuniques :
- la séreuse,
- la musculeuse et
- la muqueuse (figure 02).
L’anatomie de l’utérus
I-2- Le péritoine utérin
Le péritoine utérin ou périmétrium est d’autant plus adhérent qu’on s’approche du fundus.
La limite de la zone décollable est située sur la face antérieure à la partie moyenne du corps utérin et sur la face postérieure au-dessus de l’isthme.
En avant, il recouvre la face vésicale du corps et de l’isthme. Il se continue avec le péritoine vésical au niveau du cul-de-sac vésico-utérin.
En arrière, il recouvre toute la face intestinale et descend jusqu’à la face postérieure du vagin pour former le cul-de-sac recto-utérin ou périmétrium est d’autant plus adhérant qu’on s’approche du fundus (Uzel, 2014).
I-3-Le muscle utérin
La majeure partie de l’utérus est constituée par du muscle lisse, composé de faisceaux entrecroisés de cellules musculaires lisses longues, fusiformes, groupées.
En couches mal définies. Les faisceaux de fibres sont visibles sur la section microscopique en coupes transversale, longitudinale et oblique.
Le muscle est vascularisé par un riche réseau d’artères et de veines contenues dans du tissu conjonctif dense.
Pendant la grossesse, le myomètre augmente énormément de volume du fait des divisions cellulaires (hyperplasie) et de la croissance cellulaire (hypertrophie) (Abadijan, 2006).
Dans le corps, la proportion des cellules musculaires est environ de 25% ; dans l’isthme et le col, au fur et à mesure qu’on descend, les cellules musculaires deviennent plus rares.
Le myomètre se compose de trois couches mal individualisées :
- La couche moyenne, de loin la plus développée, est particulièrement riche en vaisseaux.
- La couche interne, plus mince, se dispose en dessous de la muqueuse.
- La couche externe, également mince est formée de quatre lamelles qui contiennent alternativement des tractus circulaires et longitudinaux (Maiga, 2002).
I-4-La muqueuse utérine (endomètre)
L’endomètre, bordant la cavité utérine, est constitué par un épithélium glandulaire cylindrique simple, reposant sur un épais chorion de tissu conjonctif très cellulaire appelé le chorion cytogène endométrial.
Sous l’influence des hormones (œstrogènes et progestérone), sécrétées par l’ovaire durant le cycle ovarien.
L’endomètre subit des changements réguliers cycliques afin de constituer un milieu favorable à l’implantation d’un ovule fécondé (Abadijan, 2006).
L’endomètre est divisé en trois couches histologiques et physiologiques :
- La couche la plus profonde ou basale : adjacente au myomètre, présente les changements les moins importants durant le cycle menstruel et n’est pas expulsée durant la menstruation.
- L’épaisse couche intermédiaire : est caractérisée par un stroma à apparence spongieuse ; c’est la couche spongieuse.
- La couche superficielle : plus mince, présente une apparence compacte : c’est la couche compacte.
Les couches compactes et spongieuses subissent des changements importants au cours du cycle et disparaissent pendant la menstruation, de telle sorte qu’elles sont réunies sous le terme de couche fonctionnelle (Abadijan, 2006).
I-5-Vascularisation utérine
La vascularisation a un rôle fonctionnel et son organisation est liée aux phénomènes de la menstruation. Comme l’épithélium, elle subit des variations cycliques.
a- Vascularisation artérielle
L’utérus est vascularisé essentiellement par les artères utérines droites et gauches, branches collatérales de l’artère hypogastrique et très accessoirement par les artères ovariennes.
L’artère utérine
Elle est sinueuse mesure 15 cm de longueur et 3 mm de diamètre, elle forme de nombreuses anastomoses surtout en regard de l’aire placentaire. Ces dimensions augmentent considérablement durant la grossesse (Tolba , 2015).
Après la délivrance (l’expulsion complète du placenta), la rétraction de l’artère utérine entraîne une augmentation de son diamètre.
L’artère ovarique
Le calibre de l’artère ovarique ou artère ovarienne va en augmentant de son origine à la terminaison pour atteindre dans la région sous-annexielle un calibre égal à celui de l’artère utérine avec laquelle elle s’anastomose à plein canal.
Elle double et même triple pendant la grossesse (Kamina, 1995).
L’artère funiculaire
L’artère funiculaire est pour l’utérus gravide peu importante sur le plan fonctionnel (Kamina, 1995).
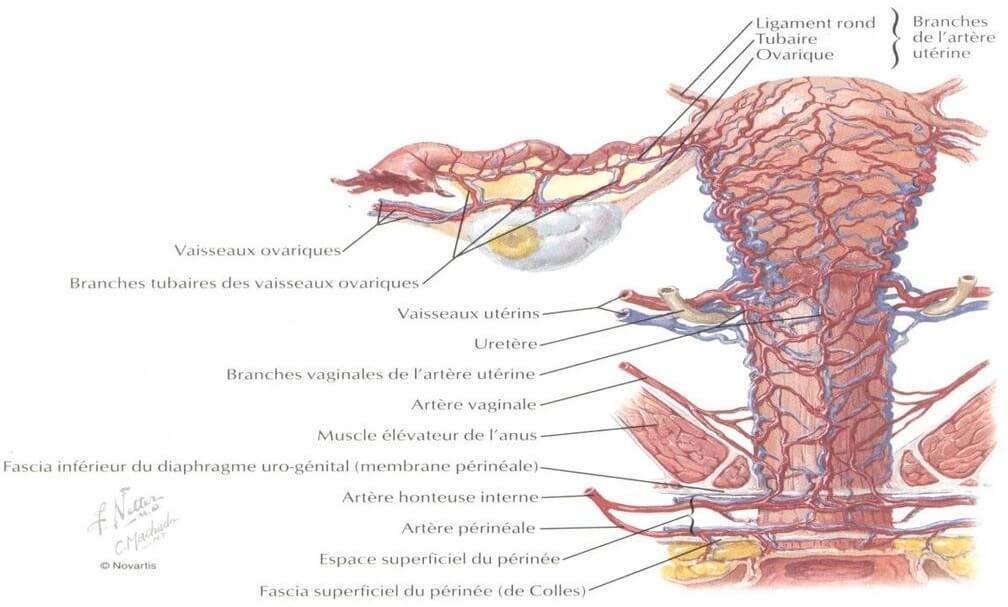
b- Les veines
Elles forment de chaque côté de l’utérus le plexus utéro-vaginale et elles se drainent dans la veine hypogastrique par les veines utérines (Zafra, 2015).
Elles subissent une augmentation en nombre et en volume plus importante que celles des artères.
c- Les lymphatiques : ceux du corps utérin inclus
– Un pédicule principale, utero-ovarien aboutit aux nœuds latero-aortiques.
– Un pédicule accessoire aboutit aux nœuds iliaques externes.
– Un pédicule inconstant suit le ligament rond jusqu’aux nœuds inguinaux superficiels. Ceux du col utérin comportent le pédicule principal aboutit aux nœuds iliaques externes et aux nœuds du promontoire.
Les lymphatiques du corps et du col sont anastomosés entre eux mais aussi aux réseaux vaginal et annexiel.
d- L’innervation
Les nerfs sont regroupés en 2 pédicules au niveau du col et du corps :
- Pédicule cervico-isthmique.
- Pédicule corporel (Zafra, 2015).
I-6-Le col utérin
Le col est l’organe de la parturition, il se modifie, s’ouvre et se dilate essentiellement pendant le travail. A partir de 12 SA le col se porte progressivement en haut et en arrière.
Il est rose violacé, fait saillie dans le fond du vagin, reliant ce dernier à la cavité utérine.
Le col est constitué d’un tissu conjonctif riche en collagène et pauvres en cellules musculaires lisses, bordé par un épithélium pavimenteux stratifié épais dans le coté ou il est exposé à un environnement hostile (Abadijan, 2006).
I-7- Histologie fonctionnelle des ovaires
I-7-1- Organisation générale
L’ovaire est une glande sexuelle paire de la femme, il constitue, avec les trompes, les annexes de l’utérus. Il produit les ovocytes et sécrète les hormones sexuelles.
De siège intra péritonéal, cet organe mobile, est situé dans le petit bassin, de part et d’autre de l’utérus, en arrière du ligament large.
C’est un organe ovoïde, long de 35 mm, large de 15 à 20 mm, épais de 10 à 15 mm. Il change d’aspect au cours du cycle menstruel et en fonction de l’âge.
Chez la femme en période d’activité génitale, la surface de l’ovaire est soulevée par des follicules, fissurée par des corps jaunes et rétractée par des cicatrices.
Sa vascularisation est assurée par l’artère utéro-ovarienne et l’artère utérine (Lahlaidi, 2003). L’ovaire est constitué de deux zones :
* Zone médullaire
on lui distingue :
– Une zone hilaire : contient des reliquats embryonnaires, des artères et veines ovariennes, vaisseaux lymphatiques, rameaux nerveux et des cellules ganglionnaires.
– Une zone parenchymateuse : faite de tissu conjonctif lâche parcouru par les vaisseaux qui se distribuent à la corticale ou en proviennent.
* Zone corticale
C’est la région superficielle, constituée du stroma cortical qui contient les organites ovariens (follicules et dérivés). Elle est tapissée par l’épithélium ovarien.
I-7-2- Folliculogénése
Follicule primordial et primaire
Le follicule primordial est constitué d’un ovocyte de 1er ordre entouré d’une couche de cellules folliculeuses aplaties.
Le follicule primaire est caractérisé par les cellules folliculeuses devenant cubiques.
Follicule secondaire
Le follicule est qualifié de secondaire au moment ou l’épithélium folliculaire devient pluristratifié formant ainsi la couche granuleuse.
En outre, la zone pellucide apparaît entre l’ovocyte et l’épithélium et au-delà de la membrane basale, le stroma ovarien se transforme en thèque du follicule.
Follicule tertiaire
Il est caractérisé par la présence d’une cavité (antrum) dans la granulosa et d’une thèque externe, couche fibreuse autour de la thèque interne.
Au terme de son développement, le follicule est appelé follicule de De Graaf.
I-7-3- Ovulation
Le follicule de De Graaf réagit à la décharge d’hormones gonadotropes aboutissant à la libération d’un ovule fécondable et permettant la constitution du corps jaune.
I-7-4 -Corps jaune
Après l’expulsion de l’ovocyte, les trois couches de la paroi folliculaire se réorganisent pour former une glande endocrine; le corps jaune. Il deviendra fonctionnel vers le sixième jour post ovulatoire.
En l’absence de fécondation, il régresse juste avant les menstruations (Anne-Lise Turpin, 1995).
I-7-5- Physiologie ovarienne
L’ovaire a une double fonction, exocrine (maturation et émission cyclique de l’ovocyte) et endocrine (imprégnation hormonale œstro-progestative de l’appareil génital féminin), sous le contrôle des gonadotrophines hypophysaires : l’hormone folliculo-stimulante (FSH) et l’hormone lutéinisante (LH) (A. Gougeon, 2008).
L’activité ovarienne au cours du cycle comporte quatre phases : la phase menstruelle qui marque le début de chaque cycle, la phase folliculaire, la phase ovulatoire et la phase lutéale.
La phase folliculaire, qui dure de 12 à 16 jours, est marquée par le recrutement d’un follicule primordial que sa maturation conduit à devenir un follicule ovulatoire.
Ce processus de recrutement se fait par fait le passage du stade de follicule primordial à celui de follicule primaire, puis se fait le passage au stade de follicule secondaire, le follicule continue sa croissance inévitablement jusqu’à ce qu’il soit détruit par atrésie ou qu’il ait ovulé.
Les cinq stades ultérieurs comportent la transformation en follicules préantraux de classe 1 marqués par l’apparition de cellules thécales. 70 % de ces follicules préantraux vont évoluer vers les stades ultérieurs, passant par le stade de follicule antral débutant de classe 2, puis de classe 3 et 4.
Le passage de la classe 4 à la classe 5 a lieu pendant la phase lutéale du cycle précédent l’ovulation, impliquant que des follicules prêts (qui dure jusqu’au dernier jour du cycle ovarien).
L’ovulation se caractérise par l’expulsion de l’ovocyte, ce qui suppose le développement d’une activité protéolytique altérant la membrane basale et la rupture des différentes couches de la thèque.
Elle a été précédée par un pic de l’LH lié à l’augmentation rapide de l’œstradiol, durant 48 heures (A. Gougeon, 2008).

