Le cancer du nasopharynx (cancer du cavum) : anatomie, modalité et processus de traitement
Description, enjeux de traitement des cancers du nasopharynx par radiothérapie externe
Cavum, nasopharynx, rhinopharynx ou épipharynx
Le cavum est une cavité aérienne située en arrière des fosses nasales et du voile du palais.
Le cancer du Nasopharynx touche préférentiellement l’adulte jeune et présente un taux élevé de métastases ganglionnaires et viscérales qui explique une partie des échecs thérapeutiques.
Le cancer du nasopharynx prend naissance dans les cellules du nasopharynx, qui fait partie de la gorge (pharynx).
La tumeur cancéreuse maligne est un groupe de cellules cancéreuses qui peuvent envahir et détruire le tissu voisin.
Elle peut aussi se propager (métastases) à d’autres parties du corps.
Le Centre Régional d’Oncologie Hassan II, a traité 232 patients atteints par un cancer du cavum de classification différente de 2014 à 2018.
I. Anatomie du Nasopharynx
Le nasopharynx encore appelé épipharynx ou rhinopharynx ou cavum ou arrière cavité de fosses nasales constitue l’étage supérieur du pharynx qui est exclusivement aérien.
Il s’agit d’un conduit musculo-membraneux vertical situé sous la base du crâne, en avant des premières vertèbres cervicales, communiquant en avant avec les cavités nasales par les choanes, latéralement avec les oreilles moyennes par les trompes auditives et se continue en bas par l’oropharynx.
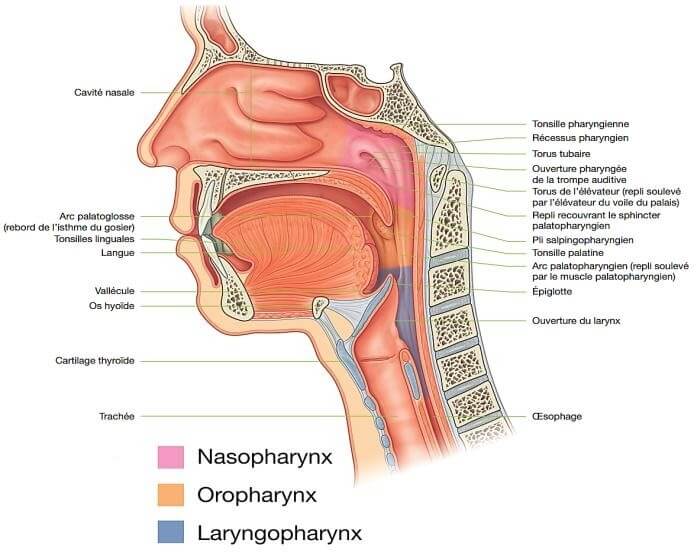
Fig 2.1 : Anatomie du Nasopharynx. [22]
II. Classification TNM et Stadification
Le système de stadification le plus fréquemment employé pour le cancer du nasopharynx est la classification TNM.
Dans le cas du cancer du nasopharynx, il y a 5 stades, soit le stade 0 suivi des stades 1 à 4. Pour les stades 1 à 4, on utilise souvent les chiffres romains I, II, III et IV.
Mais dans le but de rendre le texte plus clair, nous emploierons les chiffres arabes 1, 2, 3 et 4.
En général, plus le numéro du stade est élevé, plus le cancer est gros ou plus il s’est propagé.[23]
II.1 Classification TNM
Tumeur primitive
| TX | La tumeur primaire ne peut pas être évaluée. |
| T0 | Aucune preuve de tumeur primitive. |
| T1 | Tumeur confinée au nasopharynx, ou tumeur s’étendant à l’oropharynx et / ou à la cavité nasale sans extension parapharyngée. |
| T2 | Tumeur avec extension parapharyngée. |
| T3 | La tumeur implique des structures osseuses de la base du crâne et / ou des sinus paranasaux. |
| T4 | Tumeur avec extension intracrânienne et / ou atteinte des nerfs crâniens, de l’hypopharynx, de l’orbite ou avec extension à l’espace fosse / masticateur infratemporal. |
Tab 2.1 : Classification TNM du cancer nasopharynx – tumeur primitive. [24]
Ganglions lymphatiques régionaux Na,b
| NX | Les ganglions lymphatiques régionaux ne peuvent pas être évalués. |
| N0 | Aucune métastase régionale des ganglions lymphatiques. |
| N1 | Métastases unilatérales dans le ou les ganglions cervicaux, ≤ 6 cm dans la plus grande dimension, au-dessus de la fosse supraclaviculaire et / ou dans les ganglions lymphatiques rétropharyngés unilatéraux ou bilatéraux, ≤ 6 cm dans la plus grande dimension. |
| N2 | Métastase bilatérale dans le ou les ganglions lymphatiques cervicaux, ≤ 6 cm dans la plus grande dimension, au-dessus de la fosse supraclaviculaire. |
| N3 | Métastases dans un ou plusieurs ganglions lymphatiques c > 6 cm et / ou dans la fosse supraclaviculaire. |
| N3a | > 6 cm de dimension. |
| N3b | Extension à la fosse supraclaviculaire. |
Tab 2.2 : Classification TNM du cancer nasopharynx – ganglions lymphatiques régionaux. [24]
Métastases à distance
Métastases à distance (M) a
| M0 | Pas de métastase à distance. |
| M1 | Métastases à distance. |
Tab 2.3 : Classification TNM du cancer nasopharynx – métastases. [24]
II.2 Stadification
Stade 0 (carcinome in situ)
La tumeur se trouve seulement dans le revêtement du nasopharynx.
Stade 1
La tumeur se trouve seulement dans le nasopharynx ou elle peut avoir envahi l’oropharynx ou les fosses nasales ou bien les deux.
Stade 2
La tumeur a envahi l’espace entourant le pharynx ou les muscles voisins ou bien les deux.
Le cancer s’est propagé à n’importe lequel des ganglions lymphatiques suivants qui se trouve au-dessus du pharynx, et qui ne mesure pas plus de 6 cm :
- 1 ganglion lymphatique du cou (ganglion cervical).
- Ganglions lymphatiques derrière le pharynx (ganglions rétropharyngiens) ou 1 de chaque côté du cou.
Stade 3
La tumeur peut avoir envahi l’une des parties du corps qui suit :
- Oropharynx.
- Fosses nasales.
- Espace entourant le pharynx.
- Muscles voisins.
- Os situés près du crâne.
- Partie de la colonne vertébrale présente dans le cou.
- Cavités remplies d’air qui entourent le nez à l’intérieur du crâne (sinus paranasaux).
Le cancer peut aussi s’être propagé à des ganglions lymphatiques situés dans le cou ou derrière le pharynx, au-dessus du larynx, et qui ne mesurent pas plus de 6 cm.
Stade 4A
- Intérieur du crâne.
- L’une des 12 paires de nerfs crâniens (nerfs qui contrôlent de nombreuses fonctions de la tête et du cou, comme la déglutition, la vue, l’odorat, l’ouïe et le mouvement des yeux).
- Hypopharynx.
- Cavité orbitaire (orbite).
- Glande parotide.
- Partie externe du muscle ptérygoïdien latéral (muscle qui vous aide à mastiquer).
Le cancer peut aussi s’être propagé à des ganglions lymphatiques situés dans le cou ou derrière le pharynx, au-dessus du larynx, et qui ne mesurent pas plus de 6 cm.
Stade 4B
Le cancer s’est propagé à des ganglions lymphatiques du cou et ils mesurent plus de 6 cm ou à des ganglions lymphatiques situés sous le larynx ou bien aux deux.
Stade 4C
Le cancer s’est propagé à d’autres parties du corps (métastases à distance), comme les poumons, le foie ou d’autres os.
On parle aussi de cancer du nasopharynx métastatique.
Récidive de cancer du nasopharynx
La récidive d’un cancer du nasopharynx signifie que le cancer réapparaît à la suite du traitement.
S’il réapparaît à l’endroit où il a d’abord pris naissance, on parle de récidive locale.
S’il réapparaît dans des tissus ou des ganglions lymphatiques situés près de l’endroit où il a d’abord pris naissance, on parle de récidive régionale.
Il peut aussi réapparaître dans une autre partie du corps : on parle alors de récidive ou de métastase à distance. [23]
III. Modalité de traitement
En radiothérapie, on a recours à des rayons ou à des particules de haute énergie pour détruire les cellules cancéreuses.
On administre souvent une radiothérapie pour traiter le cancer du nasopharynx.
On peut aussi y avoir recours pour ralentir la croissance d’un cancer du nasopharynx de stade avancé, ce qu’on appelle traitement palliatif.
Le cancer et la radiothérapie
Vous pouvez recevoir l’un des types suivants de radiothérapie. La radiothérapie externe est le type de radiothérapie le plus fréquemment administré pour traiter le cancer du nasopharynx.
Lors de la radiothérapie externe, un appareil émet des radiations à travers la peau jusqu’à la tumeur et une partie du tissu qui l’entoure. On y a recours à tous les stades du cancer du nasopharynx.
La radiochirurgie stéréotaxique est un type de radiothérapie externe qui émet une forte dose de radiation vers la tumeur en une seule séance de traitement.
On peut y avoir recours pour traiter un cancer du nasopharynx qui réapparaît (récidive).
La chimioradiothérapie associe la radiothérapie à la chimiothérapie.
On administre ces 2 traitements pendant la même période. Chacun rend l’autre plus efficace. On a recours à la chimioradiothérapie pour traiter la plupart des stades du cancer du nasopharynx.
La curiethérapie est un type de radiothérapie interne lors duquel on utilise des aiguilles, des cathéters, des fils ou des grains pour émettre la radiation directement dans la tumeur ou tout près.
Ce type de radiothérapie peut également servir à traiter la récidive du cancer du nasopharynx. [21]
Complication de la radiothérapie
1. Toxicité aigüe : la toxicité aigüe survient dans les premières semaines de la radiothérapie, et peut durer plusieurs semaines après la fin de l’irradiation.
Les effets secondaires aigus pendant l’irradiation sont constants, mais leur intensité et leur durée varient selon la dose et la proportion de volume de l’organe concerné par l’irradiation.
2. Radiomucite: la radiomucite débute, généralement au-delà de 10Gy.
3. Radiodermite.
4. Perte de goût.
5. Effets secondaires tardifs : les séquelles tardives surviennent dans les mois et les années qui suivent la fin de la radiothérapie.
6. Les effets à long terme sont dominés par : Les fibroses /sclérose cervicale, des caries dentaires, prévenues par l’utilisation régulière et systématique à vie des gouttières fluorées.
IV. Processus de traitement
Si un patient a diagnostiqué un cancer, il doit suivre plusieurs étapes.
Son dossier médical est tout d’abord étudié lors d’une Réunion de Concertation Pluridisciplinaire RCP regroupant des médecins de différentes spécialités qui choisissent ensemble.
Le traitement le plus approprié en fonction de l’état général du patient et de la classification et la tumeur dont il est atteint.
Lorsque la radiothérapie externe est la modalité de traitement choisie, le patient est alors vu en consultation par un radiothérapeute.
Où ce dernier détermine, en fonction de la pathologie et des examens clinique précédemment réalisés, le ou les volumes à traiter accompagnés de leur prescription, la dose totale, la dose par séance et le nombre de séances par semaine.
Un rendez-vous est alors pris pour un scanner dosimétrique, où le patient est placé sur un plan horizontal avec différents moyens de contention adaptés à la localisation de la maladie dans les conditions de traitement.
Ce positionnement et les accessoires seront identiques à chaque séance.
Ils sont choisis pour s’assurer de la reproductibilité tout en veillant à ce que la position soit la plus confortable possible pour le patient.
Puis, le patient est convoqué pour sa première séance de traitement.
Durant ce laps de temps, les images sont transmises à un système de planification de traitement TPS contenant un module de contourage pour définir les contours des volumes cibles et organes à risque.
Le contourage est réalisé par le médecin radiothérapeute en charge du patient. Après le physicien détermine le nombre, l’orientation, le type et les caractéristiques des faisceaux utilisés.
La procédure mise en œuvre à cette fin s’appelle la planification du traitement. [14]
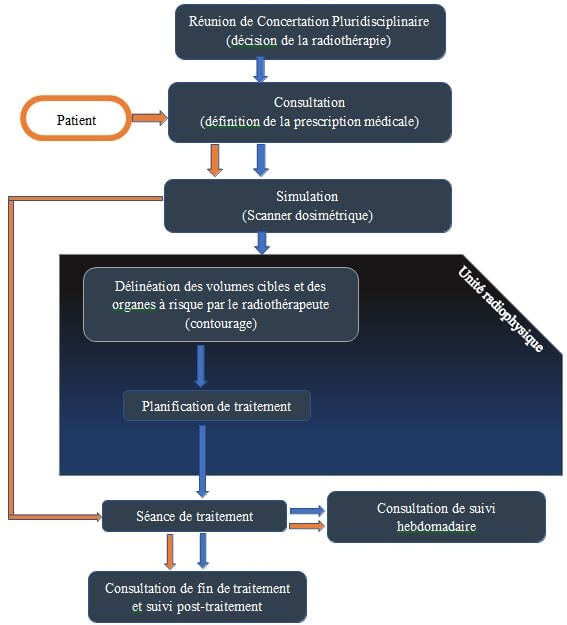
Fig 2.2 : schéma du parcours du patient en radiothérapie. [14]
La planification du traitement est réalisée avec l’assistance TPS qui permet au physicien de déterminer la forme et la direction des faisceaux, de calculer et évaluer la distribution de dose associée.
Planification du traitement du cancer en 6 étapes principales
On peut résumer le processus lié à la planification du traitement en six étapes principales :
1. Positionnement du patient et repérage
Immobilisation (système de contention) et/ou mise en place d’un système de repérage (c’est le premier repérage dans la période du scanner et doit être optimisé dans la salle de la dosimétrie).
2. Acquisition des images diagnostiques
Acquisition et transfert des images du scanner CT sur le TPS. Ces images peuvent également provenir d’autres modalités d’imagerie (IRM, PET).
3. Définitions anatomiques
- Définition et délimitation des surfaces/contours correspondant aux tissus sains.
- Définition du volume tumoral et définition d’un volume cible plus large pour tenir compte des mouvements du patient, du repositionnement à chaque séance.
4. Définition des faisceaux d’irradiation
Détermination de l’énergie, de la taille, de la forme, du nombre, de l’incidence des faisceaux ou des modificateurs de faisceaux à utiliser afin d’obtenir la meilleure conformation à la tumeur.
(à titre exemple l’utilisation d’un filtre en coin, pour dévier les courbes d’isodose dans le volume irradié, dans le cas où l’axe du faisceau n’est pas perpendiculaire à la surface d’entrée).
5. Calculs de dose
Sélection de l’algorithme de calcul de dose.
6. Évaluation du plan de traitement
Analyse visuelle des distributions de dose 2D ou 3D et des distributions de dose dans les structures à l’aide des Histogramme Dose Volume.
Optimisation du plan de traitement et retour à l’étape précédente jusqu’à ce que le plan de traitement réponde aux objectifs cliniques. [15]
Tous ces paramètres sont ajustés pour correspondre à la prescription médicale en respectant les contraintes aux organes à risque, ce qui permet de générer un plan de traitement qui peut être optimiser si les contraintes de dose sont dépassées.
Le résultat est discuté par le radiothérapeute réfèrent.
Ensuite, toutes les données sont enregistrées dans un dossier informatisé et transmises à l’appareil de traitement pour la réalisation de toutes les séances prévues.
Les erreurs peuvent se produire à n’importe quelle étape de la radiothérapie en particulier, problèmes de transfert d’information entre différentes étapes et différents groupes de professionnels impliqués dans la chaîne de la radiothérapie.
Erreurs systématiques et aléatoires
Erreurs systématiques : correspondent à tout écart entre le prévisionnel et le réalisé qui va se reproduire de séance en séance (incertitude de contourage, erreurs de positionnement, mouvement de la peau avec respect de l’anatomie interne, mouvement des organes).
L’erreur systématique, ou de préparation, mesure l’écart moyen qui survient dans la même direction tout au long du traitement.
Pour une population donnée, cette erreur systématique est elle aussi distribuée de façon gaussienne et indique le niveau d’étalement des erreurs moyennes individuelles par rapport à zéro.
Les erreurs aléatoires, ou d’exécution, représentent les erreurs distribuées de façon gaussienne autour d’une moyenne.
Ce sont les incertitudes reliées à chaque fraction de traitement.
Elles sont calculées à partir de la moyenne des écart-types des mouvements de différents patients d’une population donnée.
Différentes sources d’erreurs
A chaque étape une erreur peut s’introduire.
• Prescription médicale : Dose prescrite / séance, fractionnement, Erreur identité, Erreur dans la localisation…
• Simulation virtuelle : Erreur humaine : dans la localisation, le positionnement, l’identité.
• Qualité d’image : artéfact, scanner réaliser d’une durée longue à l’ordre d’un mois avant le traitement…
• Contourage : Précisions des volumes contourés, Pas de fusion avec autres modalités, Non prise en compte du mouvement des volumes cibles et OARs …
• TPS : Configuration données, faisceaux, Choix algorithme de calcul, Double calcul UM, Erreur lors du transfert, Erreurs imagerie portale DIV …
• Traitement : Erreur positionnement, Calibration du faisceau …
Les erreurs humaines dues à l’inattention, le manque de connaissances, l’excès de confiance, la pression dans le travail, le manque de ressources, les défauts de communication …
VI. Conclusion
Le cancer du nasopharynx (NPC) suspecté 3000 ans avant Jésus-Christ, sur des momies égyptiennes, il est le premier cancer répandu avec 1500 à 2000 nouveaux cas par an.
Il touche les patients jeunes souvent non alcolo tabagiques.
Le traitement efficace est principalement radiothérapique irradiant la tumeur et les aires ganglionnaires de voisinage, complété ou précédé par une chimiothérapie.
La chirurgie n’intervient que rarement, parfois sur les ganglions du cou persistant après le traitement initial.
La plupart des cancers sont traités par la chirurgie, la radiothérapie (radiations) ou la chimiothérapie, ou encore par une combinaison de ces trois méthodes.
Comme chaque patient et chaque cas sont uniques, il n’y a pas de mode de traitement idéal.
Le médecin prescrira le traitement, ou la combinaison de traitements qui convient le mieux. Le traitement dépendra du stade du cancer, de niveau de santé et de vos antécédents médicaux.
Comme le cancer du nasopharynx peut être traité par la radiothérapie, chirurgie, chimiothérapie, immunothérapie.

