2.4. Objectifs du Millénaire pour le Développement et le système de santé en RDC
Le système de santé de la RDC comme on l’a vu plus haut a été parmi les plus performants du continent au point d’alimenter certaines réflexions sur la réforme sanitaire au niveau international.
La période au cours de laquelle est intervenue sa désarticulation (de 1990 à ce jour) correspond à celle au cours de laquelle ont viré au rouge la plupart d’indicateurs sociodémographiques du pays comme le soulignent l’état des lieux du secteur de la santé (Ministère de la Santé, 1998) et le (MICS 2 ,2001).
Ceci montre que le virage au rouge des indicateurs des Objectifs du Millénium pour le Développement relatif à la Santé en RDC est entre autre une conséquence de la baisse de la réponse nationale aux principaux problèmes de santé du fait de la désarticulation du système.
Cette désarticulation est en grande partie due à l’environnement dans lequel a évolué le système de santé (mauvaise gouvernance, conflit armé, marginalisation des ressources humaines pour la Santé qui en RDC sont gérées par la Fonction Publique, etc.). De manière concrète et à titre d’exemple, on peut citer parmi les indicateurs des OMD.
2.4.1. Mortalité générale, infantile et maternelle
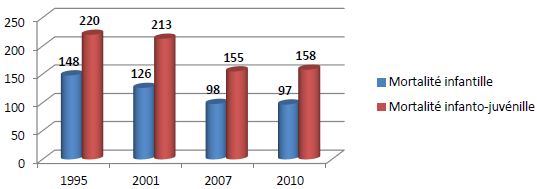
Fig.4. Evolution de la mortalité chez les enfants congolais (1995-2010)
Source : MICS et EDS
Les enquêtes rétrospectives sur la mortalité ont fait apparaître un taux de mortalité extrêmement élevé parmi les populations affectées par les conflits armés, et l’on estime que près de 5 millions de décès peuvent être attribués à la guerre depuis 1997. La mortalité infanto juvénile est passée de 192 et 220 décès pour 1000 naissances vivantes entre 1990 et 2001. Le taux actuel correspond à environ 450.000 à 500.000 décès chaque année dans cette tranche d’âge (estimation faite sur base d’une population de 58.3 millions d’habitants).
Dans les régions affectées par les conflits, ce taux de mortalité infanto juvénile est extrêmement élevé. Dans la moitié orientale du pays, il a été estimé jusqu’à 408 décès pour 1000 naissantes vivantes en 2002.
Le ratio de mortalité maternel qui était de 850 décès pour 100 000 naissances vivantes en 1985 est passé à 1.289 décès pour 100.000 naissances vivantes en 2001, ce qui correspond à 36.000 femmes qui meurent chaque année en couche. Il est ainsi l’un des plus élevés au monde.
2.4.2. Prévalence du VIH/SIDA
La prévalence du VIH/SIDA en RDC est estimée à 4,5% ceci témoigne que l’infection du VIH/SIDA s’est propagée des groupes à risques à la population générale. La prévalence est très élevée au sein des populations à risque. A Kinshasa, elle a été estimée à 30% chez les prostituées. Des études ponctuelles ont montré une nette progression de la séroprévalence surtout dans la partie Est du Pays, allant jusqu’à 24,8% chez les femmes enceintes (Save the Children, UK 2001).
Cette prévalence correspond à environ 1,2 millions d’adultes infectés par le VIH et on estime à 100 000 décès chaque année dus au VIH/SIDA. Le nombre d’orphelins du VIH a était estimé à 700 000 en 2004 par l’ONU SIDA. En 2004, seuls 5000 patients étaient sous traitement anti rétroviral sur l’ensemble du territoire national.
2.4.3. Indicateurs de la lutte contre le Paludisme
On ne dispose pas des données sur le paludisme pour la période d’avant 1985 pour pouvoir les comparer aux données actuelles. Cependant, tout porte à croire que la désarticulation du système de santé a eu un effet néfaste sur les efforts de contrôle de cette endémie.
En effet, en dépit de la création du Programme National de Lutte contre le Paludisme (PNLP) et de la définition de la politique, il semble bien y avoir une fracture entre les principes tels que édictés par la politique de lutte contre le paludisme et les habitudes des praticiens.
Il n’était pas rare jusqu’il y a quelques temps de voir des partenaires dans certaines parties du pays, continuer à approvisionner les centres de santé en chloroquine au moment où cette molécule était déjà remplacée par la Sulfadoxine-pyriméthamine comme traitement de première intention.
Quatre vingt dix sept pourcents (97%) de la population congolaise sont exposés au paludisme endémique, les trois autres pourcentages le sont au paludisme épidémique dans les hautes montages de l’Est du pays. La prévalence de la fièvre chez les enfants de moins de 5 ans est de 42%. Ceci correspond à 6 à 10 épisodes par enfant et par an.
Le nombre total annuel d’épisodes de paludisme dans le pays selon les estimations varie entre 60 et 100 000 000. Depuis le début de l’année 2005, la combinaison Amodiaquine-Artesunate a été introduite comme médicament de première ligne dans le traitement contre le paludisme en RDC. Cependant, la quinine continue à être prescrite pour soigner les épisodes de fièvre/paludisme simples dans plusieurs formations médicales du pays.
Le paludisme est la principale cause de mortalité chez les enfants de moins de cinq ans. On estime entre 150 000 et 250.000, le nombre d’enfants de moins de 5 ans qui meurent chaque année de paludisme. En 2001, la couverture en moustiquaires imprégnées d’insecticide était de moins de 1%.
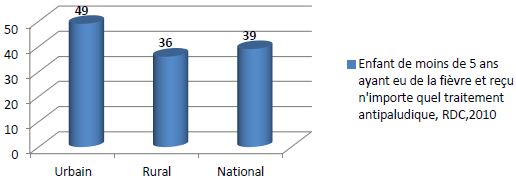
Par ailleurs, le principal symptôme du paludisme est la fièvre. En RDC, 27 pour cent des enfants de moins de cinq ans ont eu de la fièvre au cours des deux semaines précédant l’enquête. Parmi ces enfants, 39% ont reçu des antipaludéens. En zones rurales, le traitement antipaludique des enfants ayant eu de la fièvre était de 36% contre 49% en zones urbaines.
Figure 4. Enfants de moins de 5 ans ayant de la fièvre et reçu un antipaludéen (2010)
Source : MICS-RDC 2010
2.4.4. Indicateurs de la lutte contre la Tuberculose
L’OMS a estimé qu’en 2003 l’incidence annuelle des TPM+ en RDC était de 160 cas pour 100.000 habitants. La RDC est l’un des 22 pays les plus affectés par la tuberculose dans le monde. Elle occupe le 5ème rang en Afrique et le 11ème au niveau mondial (Global Tuberculosis Control, WHO/HTM/TB/2005.349).
Depuis 1987, le nombre de cas de TPM+ notifiés par le programme augmente progressivement. Ce nombre est passé de 15.000 nouveaux cas TPM+ en 1987 à 62.519 en 2004. Cette augmentation est en partie liée à l’infection à VIH dont la prévalence moyenne est de 4,5% (PNLS, 2003). La prévalence de l’infection VIH parmi les tuberculeux est estimée à 30%.
En RDC, on estime que 36.000 décès dus à la tuberculose surviennent chaque année, dont 28% sont attribuables au VIH (CORBETT et al., 2003).
Le Programme de Lutte contre la Tuberculose (PNT) a toujours été parmi les mieux organisés du pays (programme intégré dans les structures de la ZS avec des performances appréciables). Cependant, l’on assiste depuis quelques années à une stagnation des performances du programme du fait de la désarticulation du système de santé.
Pour contourner les difficultés liées au système, le PNT comme tant d’autres programmes mieux financés, développe des stratégies dont l’un des résultats est la verticalité (installation des infirmiers superviseurs tuberculose, paiement des primes aux infirmiers qui détectent des cas de tuberculose, etc.), ce qui de toute évidence accentue la désintégration du système.
2.5. Accès aux Services de Santé
L’accès aux services de santé demeure encore difficile en RDC. Néanmoins différentes études montrent un progrès significatif dans la prise en charge médicale des grossesses, en liaison avec l’augmentation des consultations prénatales. En effet, le nombre de femmes enceintes ayant reçu des soins prénataux a progressé de 61,0 % à 85,0 % de 2001 à 2007.
De même, l’écart qui était de 18,0 % entre le milieu urbain et le milieu rural en 2001 (81,0 % contre 63,0 %) se serait réduit à 11,0 % en 2007 (92,0 % contre 81,0 %). Toutefois, cette situation moyenne au niveau du pays cache d’énormes disparités entre provinces. Le taux d’accouchements assistés par un personnel médical formé s’est également amélioré passant de 61,0 % à 74,0 % pour la même période.
Tableau 7. Equité dans l’accès aux soins de santé en RDC
| Le plus pauvre | 45,2 | 59,2 | 59,8 | 58,7 | 78 | 82,6 | 10,2 | 19,6 | 38,2 | ||||||||||
| Second | 43,4 | 62 | 67,5 | 58,3 | 79 | 82,7 | 13,1 | 25,3 | 46,6 | ||||||||||
| Moyen | 59,7 | 73,3 | 69 | 68,4 | 87 | 87,7 | 20,8 | 30 | 49,9 | ||||||||||
| Quatrième | 71,1 | 85,2 | 85,1 | 72,2 | 89,3 | 91,8 | 25,8 | 32,8 | 52,3 | ||||||||||
| Le plus riche | 90,9 | 97,7 | 96,2 | 87,8 | 95,7 | 93,7 | 44 | 50,1 | 57,9 | ||||||||||
| Indice deconcentration | 0,2 | 0,1 | 0,1 | 0,1 | 0 | 0 | 0,3 | 0,2 | 0,1 |
Source : Institut National de la Statistique
En ce qui concerne la vaccination des enfants, le nombre d’enfants ayant reçu tous les vaccins avant l’âge d’un an (contre toutes les maladies cibles du Programme de Vaccination Elargie , PEV en sigle) a doublé, passant de 14,0 % à 28,0 % entre 2001 et 2007 mais est encore très loin de la cible des 80,0 % visé par cet OMD.
Il est à noter une variation très sensible de cette couverture vaccinale selon le niveau d’instruction de la mère le milieu de résidence, la province et le niveau de pauvreté du ménage. Tout ceci n’est que le résultat des multiples difficultés auxquelles le secteur de la santé doit faire face en RDC notamment la carence majeur en personnel soignant, en équipement, en médicaments et en moyens de fonctionnement et la faiblesse des rémunérations.
Ainsi, il s’avère clairement, au regard de ce qui précède, que l’Etat doit promouvoir encore plus les politiques en matière d’accès aux soins et de nutrition des enfants et des femmes en vue d’une amélioration sensible de l’accessibilité de toute la population congolaise aux soins de santé de qualité.
Selon les résultats de l’enquête EDS-EDC de 2007, 76 % des femme interrogé sur les problèmes importants auxquels elles ont été confrontées quand elles ont eu besoin de soins de santé, obtenir l’argent pour se faire soigner a été cité comme un problème important. Ce pourcentage varie selon le niveau du bien-être économique, le niveau d’instruction et le milieu de résidence.
On constate en effet que parmi les femmes du quintile le plus pauvre, 88 % ont cité ce problème pour accéder aux soins contre 54 % parmi les femmes les plus riches.
Ce problème d’argent a davantage affecté les femmes du milieu rural (83 %) que celles du milieu urbain (66 %). De même, les femmes sans niveau d’instruction (85 %) ont été plus fréquemment confrontées à ce problème que celles du secondaire (66 %) et du supérieur (45 %) (EDS-RDC, 2007). Des différences sont aussi observées selon les provinces : plus de 80 % des femmes à l’Équateur, dans la province Orientale et au Bandundu contre 53 % seulement à Kinshasa.
L’importance de ce problème augmente sensiblement avec le nombre d’enfants vivants.
En outre, pour 44 % des femmes, le moyen de transport constitue un problème important pour se rendre à la structure de santé, et dans 40 % des cas, c’est la distance à parcourir pour atteindre le service des soins de santé qui freine l’accès aux soins de santé. Comme on pouvait s’y attendre, ces problèmes sont beaucoup plus fréquents en milieu rural qu’en milieu urbain.
Ils sont aussi plus fréquents parmi les femmes qui vivent dans un ménage classé dans les deux quintiles les plus pauvres. Ces problèmes se posent différemment selon les provinces. À l’Équateur et dans la province Orientale, plus d’une femme sur deux se sont heurtées à des problèmes de distance et de moyens de transport pour atteindre les structures de santé (EDS-RDC, 2007).
Avoir la permission d’aller se faire soigner est un problème mentionné par près de 22 % des femmes. Ce problème semble davantage être lié à l’âge et au niveau d’instruction des femmes.
En effet, 34 % des femmes âgées de 15-19 ans ont mentionné ce problème, contre 18 % des femmes de 35-49 ans. Une femme sans instruction sur quatre contre une sur dix parmi celles ayant un niveau supérieur ont besoin d’une permission pour aller se faire soigner. Globalement, plus de huit femmes sur dix environ (85 %) ont déclaré s’être heurtées à, au moins, un des problèmes évoqués.
Il s’agit fréquemment des femmes du quintile le plus pauvre (94 %), de celles sans instruction (92 %) et de celles qui vivent en milieu rural (92%) (EDS, 2007).
Conclusion partielle
Ce chapitre portant sur la situation de la pauvreté et de la santé en RDC donne le profil de la pauvreté monétaire et non monétaire de la pauvreté en RDC, il fait un diagnostic sommaire du fonctionnement du système de santé de la RDC en montrant les différentes entraves à la base de son décollage.
Plusieurs indicateurs sont donnés dans le but de clarifier la situation de précarité dans laquelle vit la majorité de la population congolaise et, cela en vue de fournir aux pouvoirs publics et aux lecteurs une vue claire de la situation de pauvreté et de la santé en RDC.