Bien vivre sa ménopause et prévenir l’ostéoporose
Mémoire de fin d’études
Formation de Praticien en Santé Bien-Être

Bien Vivre sa Ménopause et Prévenir l’Ostéoporose
Véronique Leskens
Année
2010/2011
Introduction : Bien vivre sa ménopause
Le contenu de ce travail est rédigé à des fins de conseils et ne prétend aucunement se substituer à une consultation médicale.
Il est seulement destiné à sensibiliser, à informer, à faire découvrir et réfléchir.
A prodiguer quelques recommandations pour vivre naturellement, sereinement, pleinement et confortablement cette période importante qui va tout de même couvrir plus d’un tiers de la vie des femmes.
Autrefois, la ménopause marquait la fin de la féminité : la femme devenait soudainement «vieille», non désirable, et les troubles désagréables qu’elle subissait, et qui agissaient sur son humeur, la cantonnaient dans ce statut de femme âgée.
Beaucoup de choses ont changé.
La plupart des femmes de 50-60 ans sont loin de correspondre à cette image de Mamie : elles sont actives, entretiennent leur corps et ne renoncent ni à leur pouvoir de séduction, ni à leur sexualité.
Pourtant bien qu’étant une étape naturelle et normale du processus de la vie et non pas une maladie, la ménopause n’en reste pas moins pour la plupart des femmes une période difficile à accepter, à traverser ou à vivre.
L’arrêt de la sécrétion ovarienne est certes responsable de conséquences et de symptômes physiques immédiats (irrégularités du cycle, bouffées de chaleur, irritabilité, prise de poids, fatigue, maux de tête, baisse de la libido…) ou retardés (ostéoporose, risque cardio-vasculaire accru).
Souvent le point de départ d’une demande de prise en charge médicale, mais il revêt également une dimension psychosociale qui peut majorer l’inconfort ou le mal-être.
A cela vient souvent s’ajouter, des problèmes psychologiques propres à cette étape charnière (départ des enfants, remise en question du couple, difficultés professionnelles…) ou, simplement, liés à la sensation de vieillir.
La femme ménopausée n’a pas, chez nous, l’aura de sagesse d’autrefois ou d’ailleurs, si bien que la fin de la fécondité peut signifier, réellement ou symboliquement, la fin de la féminité.
L’âge de la femme n’est plus synonyme d’expérience et de maturité à partager avec les plus jeunes, mais vécu comme un réel handicap.
Dans d’autres civilisations, en Inde par exemple, la femme reste respectée, investie d’un pouvoir et d’une indiscutable autorité morale.
Mais l’amélioration du mode de vie, la mise au point de traitements adaptés, parmi lesquels le traitement hormonal substitutif (THS) dont « seulement » une femme sur six a recours (et dont volontairement je ne parlerai pas).
Mais aussi la volonté de rester belle et en forme le plus longtemps possible, tout cela fait qu’aujourd’hui les femmes peuvent arriver à continuer de vivre « comme avant ».
Ce travail se propose de répondre aux questions posées par les femmes pour pouvoir vivre naturellement et sereinement la ménopause.
Quelles sont les alternatives aux THS ?
Le soja ? La phytothérapie ?
L’acupuncture ? L’auriculothérapie ? Etc…
Sommaire
Introduction
I. La ménopause, ses symptômes, ses conséquences
A. Qu’est-ce que la ménopause ?
• Bref rappel physiologique, en quoi consiste le cycle menstruel
• Comprendre les phénomènes neuroendocriniens, l’axe de commande hypothalamus-hypophyse
• Un équilibre indispensable entre les hormones ovariennes
• De la périménopause à la ménop.
• Durée de vie, âge de survenue de la mén.
• Influence de certains facteurs sur l’âge de la mén.
• Influence de certains facteurs sur la fréquence des troubles
B. Les troubles et les complications de la mén.:
• Les symptômes immédiats de la ménop.
– Anomalies du cycle, troubles des règles
– Bouffées de chaleur
– Problèmes de seins
• Les symptômes (plus ou moins différés) de la mén.:
– Problèmes de peau
– Troubles sexuels
– Troubles génito-urinaires
– Problèmes de voix
• Les symptômes contemporains, peu ou non spécifiques de la mén.
– Troubles nerveux
– Angoisse
– Déprime et dépression
– Fatigue
– Troubles du sommeil
– Prise de poids
– Maux de tête, Migraine
– Douleurs rhumatismales
– Problèmes veineux
• Les deux complications plus tardives de la mén.:
– Maladies cardiovasculaires
– Ostéoporose
II. Accompagnement du praticien santé et bien-être
A. La Phytothérapie :
• Phytothérapie et périménopause.
• Phytothérapie et mén.
• Phytothérapie et troubles associés
B. L’Aromathérapie.
C. La Médecine Traditionnelle Chinoise.
• La ménopause en MTC.
• Le Tui Na.
• Aromathérapie et MTC.
D. L’Auriculothérapie.
E. L’Hygiène de Vie :
• L’Alimentation.
• L’Activité Physique.
F. La Somatothérapie :
• Qu’est-ce que la Somatothérapie ?
• Les compétences du Praticien.
• Les outils liés à la séance de Somatothérapie.
G. Les Fleurs de Bach.
III. La prévention de l’Ostéoporose.
• Calcium et acidose.
• La place des Protéines.
• Les laitages.
• Le soja.
• Boissons et minéralisation.
• L’exercice physique.
• Traitements naturels.
• L’Ostéoporose en MTC.
Conclusion
I. La ménopause, ses symptômes, ses conséquences
La définition clinique de la ménopause (du Grec mênos = mois, lunaison et pausis = cessation), la fin de la fécondité, ne rend pas compte de tout ce qui se déroule dans le corps et l’esprit d’une femme à cette période.
On ne peut appréhender le phénomène de la ménopause, ses troubles et les moyens d’y remédier, sans connaître le rôle central que jouent les hormones sexuelles.
Ces dernières n’agissent pas seulement sur l’appareil génital ; elles ont également des effets sur le squelette, le métabolisme des graisses, la pilosité, la peau et même sur le comportement.
Quelques notions de physiologie élémentaire me semblent indispensables pour pouvoir d’abord définir les deux périodes successives de
- la périménopause et de
- la ménopause
et ainsi mieux comprendre les troubles qui vont apparaître lors de la diminution de sécrétion des ovaires, puis son arrêt définitif.
Qu’est-ce que la ménopause ?
Bref rappel physiologique, en quoi consiste le cycle menstruel
Ce phénomène naturel connu de toutes les femmes débute à la puberté (13 ans en moyenne), poursuit son activité cyclique jusqu’autour de la cinquantaine :
Il perd sa belle régularité lors de la périménopause avant de s’arrêter définitivement avec la ménopause.
Le cycle est décomposé en 4 phases. Pendant la première partie du cycle qui débute le premier jour des règles, un sac membraneux ou follicule, issu de l’un des deux ovaires, se développe.
Il se rompt quatorze jours avant l’arrivée des règles suivantes pour laisser échapper un ovule signant donc l’ovulation.
La seconde partie du cycle transforme ce follicule en un élément sécrétant de la progestérone, appelé corps jaune.
Ce phénomène cyclique, dont la durée moyenne de 28 jours est déterminée par le système neuroendocrinien, s’achève le premier jour des règles suivantes.
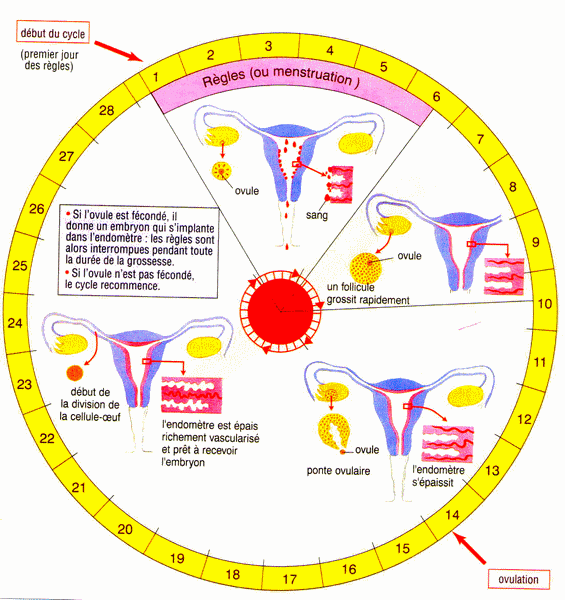
L’ovaire est au centre du métabolisme de la femme.
A la naissance, il recèle 200 000 à 300 000 ovules condamnés à s’atrophier et à disparaître, à l’exception de + ou – 390 qui engendreront autant de cycles menstruels et dont certains seront fécondés.
L’ovaire produit également des hormones qui influenceront le métabolisme.
Avec la mort du dernier œuf et la fin des sécrétions hormonales survient la ménopause.
La régularisation hormonale est commandée par le cerveau. (Hormone vient du Grec : Ormao ; qui signifie mettre en mouvement, diriger à distance).
-
Première phase dite folliculaire
Elle débute avec l’apparition des règles. La FSH (follicule stimulating hormon) provoque la croissance d’un des follicules contenus dans l’ovaire, d’où le nom de cette phase.
Le follicule se développe à la surface de l’ovaire jusqu’à atteindre une taille d’environ vingt millimètres de diamètre.
Les œstrogènes qu’il sécrète provoquent les transformations de l’appareil génital : la muqueuse utérine en particulier se développe pour être prête à accueillir un éventuel œuf fécondé.
-
Seconde phase, l’ovulation
Elle survient vers le quatorzième jour du cycle. Sous l’influence des œstrogènes, l’hypophyse sécrète en grandes quantités la LH (luteinizing hormon) qui entraîne la rupture du follicule :
Celui-ci laisse alors échapper du liquide et surtout l’ovocyte.
Alors que la muqueuse de l’utérus continue à se préparer pour une nidation éventuelle, le col s’ouvre pour laisser s’écouler la glaire transparente et filante, destinée à faciliter la survie et le déplacement des spermatozoïdes.
https://wikimemoires.net/2021/01/physiologie-de-reproduction-chez-humain-uterus/
Si l’ovulation n’a pas lieu (anovulatoire), phénomène de plus en plus fréquent à l’approche de la ménopause : il n’y a pas production de progestérone, des signes de dominance en œstrogènes peuvent apparaître, la phase suivante n’a pas lieu.
Si l’ovulation se produit, nous passons à la phase progestative.
-
Troisième phase dite sécrétoire ou progestative
La LH transforme le follicule rompu en corps jaune qui sécrète pendant quatorze jours de la progestérone. Celle-ci continue à modifier la paroi utérine toujours en vue d’une éventuelle nidation.
La glaire s’épaissit, le col se ferme, la température du corps s’élève de 0,2° à 0,3°, durant cette période d’activité du corps jaune.
-
Quatrième phase, les règles
S’il y a fécondation, la progestérone provoque l’épaississement de la muqueuse utérine et la prépare à une nidation de l’ovule.
S’il n’y a pas fécondation, les sécrétions de FSH, de LH, de progestérone chutent et provoquent l’atrophie du corps jaune et l’expulsion vers l’extérieur muqueuse utérine (endomètre) privée d’hormones :
Ce sont les règles qui surviennent au vingt-huitième jour du cycle.
Un nouveau follicule prend le relais, le cycle suivant démarre. A la ménopause, le peu d’activité des ovaires ne permet plus à un cycle de se produire, ni bien sûr à une grossesse de se dérouler, de façon naturelle.
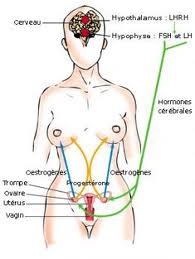
Comprendre les phénomènes neuro-endocriniens, l’axe de commande hypothalamus-hypophyse
L’hypothalamus, situé dans le cerveau juste au-dessus de l’hypophyse, joue un rôle considérable dans notre comportement.
Il fonctionne comme une horloge de précision, envoie grâce à des effecteurs, les hormones, des ordres vers l’hypophyse qui les répercute à son tour vers les ovaires.
Ceux-ci sécrètent alors les hormones féminines (œstrogène et progestérone), chargées d’amener régulièrement les ovocytes à maturité : c’est sous leur influence que la cavité utérine se transforme pour accueillir le futur embryon.
L’hypophyse contrôle ces sécrétions grâce à deux hormones : la FSH (follicule stimulating hormon) et la LH (luteinizing hormon).
La première stimule la croissance du follicule et prépare l’action de la seconde : la FSH incite donc les ovaires à fabriquer des œstrogènes, tandis que la FH déclenche l’ovulation, en augmentant un ou deux jours avant celle-ci.
La FSH diminue ensuite brutalement lorsque le corps jaune se met à produire la progestérone.
La merveilleuse synchronisation entre ces deux hormones est réalisée par une autre hormone ou GRH (Gonadotrophine Releasing hormon), modelée par les taux des hormones hypophysaires (FSH et FH) et ovariennes (estradiol et progestérone).
Mais aussi sensible aux neurotransmetteurs cérébraux (catécholamines et endorphines)
Le cerveau limbique, dont fait partie l’hypothalamus, fonctionne comme un ordinateur qui contrôle nos émotions mais également les réponses physiologiques :
Ceci explique par exemple que le stress ou un choc psychologique puissent intervenir sur le cycle menstruel et le bloquer
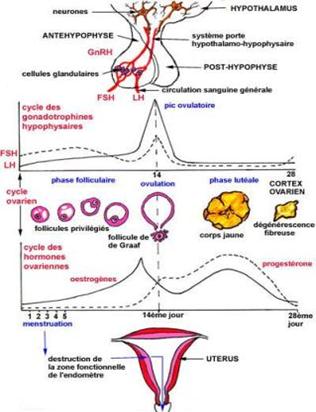
Un équilibre indispensable entre les hormones ovariennes
Un cycle « normal » respecte un bon équilibre entre les deux hormones ovariennes qui doivent être non seulement présentes mais aussi de façon optimale.
Lorsque la progestérone est produite en quantité insuffisante (certains cycles de la femme) ou n’est plus du tout sécrétée (cycles anovulatoires de la femme en périménopause).
Les œstrogènes deviennent dominants et entraînent un syndrome prémenstruel marqué.
De l’équilibre de ces deux hormones dépend en partie un certain bien-être physique et psychique.
Le cycle menstruel est un phénomène cyclique qui fonctionne de façon quasi magique pendant une quarantaine d’années.
Il connaît quelques ratés de plus en plus fréquents pendant la périménopause, avant de s’arrêter définitivement à la ménopause.
De la périménopause à la Ménopause
La périménopause est la période d’incertitude longue parfois de quelques années (en moyenne 4 ans + 1 an après les dernières menstruations) qui précède la ménopause.
Pendant laquelle surviennent les premières irrégularités du cycle menstruel et où démarrent volontiers les troubles fonctionnels qui vont ensuite empoisonner la vie de certaines femmes
La périménopause traduit l’installation des difficultés du couple œstrogènes/progestérone qui fonctionnait jusque-là correctement et surtout en harmonie.
L’ovulation devient plus irrégulière, ce qui provoque une diminution de sécrétion de la progestérone :
Celle-ci ne joue plus convenablement sa fonction de modulation hormonale et des signes de « dominance » des œstrogènes apparaissent, dont témoignent une certaine nervosité, une hyperactivité, des bouffées de chaleur….
La chute de la progestérone est en outre responsable de cycles plus courts ou plus longs, de règles plus fréquentes, plus longues et plus hémorragiques.
La ménopause ne tombe donc pas comme un couperet, mais ne peut se définir qu’à posteriori, après une période suffisamment longue d’absence de règles : généralement un an.
Durée de vie, âge de survenue de la ménopause
Grâce aux progrès déterminants de la médecine, la durée de vie s’est considérablement allongée et, avec elle, l’âge de survenue et la durée de la ménopause :
L’espérance de vie des femmes est en effet progressivement passée de 33 ans au Moyen Age, à près de 40 ans à la fin du siècle dernier, et à plus de 81 ans actuellement.
- L’âge de la survenue de la puberté s’est abaissé, passant de 16 ans à 13 ans sans que les raisons en soient évidentes, en dehors de l’amélioration des conditions de vie.
- L’âge moyen de la ménopause se situe actuellement autour de 50 ans : 90% des femmes ont leurs dernières règles entre 45 et 55 ans. Avant 40 ans, on parle de ménopause précoce, après 55 ans, de ménopause tardive.
Influence de certains facteurs sur l’âge de la ménopause
Ils sont plusieurs à intervenir :
- Les femmes sans enfants (nullipares) sont ménopausées plus tôt que les autres.
- Les femmes mariées seraient ménopausées plus tard que les célibataires ;
- Les femmes qui travaillent chez elles ont une ménopause plus tardive que celles qui travaillent à l’extérieur.
- Les fumeuses sont indiscutablement ménopausées plus tôt que les non-fumeuses et la quantité de tabac consommée joue un rôle proportionnel.
- Les femmes végétariennes sont ménopausées plus tôt que les femmes omnivores.
- Les conditions sociales ou socio-économiques, les classes les plus favorisées sont ménopausées plus tard.
Plusieurs facteurs longtemps tenus pour responsables ne le sont pas :
- L’âge de survenue de la puberté.
- La prise de pilule.
- Le nombre de grossesses.
- Les facteurs raciaux (même s’il semble que les femmes noires soient ménopausées plus tôt que les blanches, ce serait dû aux conditions sociales).
L’influence respective des différents facteurs sur l’âge est difficile à affirmer, mais il semble qu’une femme mariée, non fumeuse, mère de trois enfants, possédant un niveau de vie élevé ait quelque chance d’être ménopausée plus tard.
Quoi qu’il en soit, cet âge moyen reste relativement fixe.
Influence de certains facteurs sur la fréquence des troubles
Ils sont nombreux à interférer sur l’apparition éventuelle des symptômes :
- Les femmes qui ont eu une puberté tardive se plaignent moins que celles qui ont été réglées tôt.
- Les femmes qui n’ont jamais été enceintes se plaignent moins que celles qui ont eu des enfants.
- Les femmes qui ont accouchés après 40 ans se plaignent moins que celles qui ont accouché plus tôt.
- Les femmes de niveau socio-économique plus élevé se plaignent moins que les femmes de niveau bas.
- Les femmes célibataires se plaignent moins que les femmes mariées.
C’est dire l’importance et la diversité des facteurs qui interviennent pour déclencher ou aggraver les troubles de la ménopause.

 Vous pouvez télécharger ce travail de mémoire (en PDF ci-dessousfichier).
Vous pouvez télécharger ce travail de mémoire (en PDF ci-dessousfichier).

